Parodontologie und Dentalhygiene rücken in Zeiten des demografischen Wandels immer stärker in den Mittelpunkt des öffentlichen Interesses. Sylvia Fresmann, Dental Hygienist B. Sc., erläutert, wie es der Praxis gelingt, ein professionelles Dentalhygiene- und Parodontitis-Konzept zu implementieren.
Studien belegen, dass immer mehr Menschen im fortgeschrittenen Alter über immer mehr eigene Zähne verfügen. Ein positiver Trend, der unter anderem auf die wirkungsvollen Präventionsmaßnahmen der vergangenen Jahre zurückzuführen ist und zu einem deutlichen Rückgang kariesbedingter Zahnverluste führte. Es zeigt sich aber auch, dass Gingivitis und Parodontitis unter der erwachsenen Bevölkerung sehr weit verbreitet sind. Viele Menschen erkranken im Laufe ihres Lebens an Parodontitis, anfänglich ohne es zu wissen, da in der Frühphase keine Schmerzen empfunden werden und „gelegentliches“ Zahnfleischbluten vielfach toleriert wird. Die meisten Patienten wissen nicht, dass sie sich in einem permanenten mikrobiologischen Wettkampf befinden. Unser Ziel dabei: gesunde Zähne und ein gesunder Körper. Der Gegner: parodontale Erkrankungen! Eine Gleichgewichtsverschiebung des bakteriellen Biofilms im Sinne einer opportunistischen Infektion, beeinflusst primär das Entstehen und Fortschreiten der Parodontitis. Die Parodontitis ist aus heutiger Sicht eine multifaktorielle Entzündungserkrankung. Risikofaktoren, wie z. B. Rauchen, Stress oder Allgemeinerkrankungen wie Diabetes hingegen begünstigen beziehungsweise beschleunigen den negativen Verlauf (Abb. 1). Ein stabiles Immunsystem, eine gute Mundhygiene sowie eine engmaschige Patientenbetreuung können das Krankheitsrisiko mindern. Ob es schließlich zur Progression oder zur Stabilisierung parodontaler Erkrankungen kommt – das entscheiden viele einzelne Faktoren. In jedem Fall beeinflusst der Patient mit seinen Verhaltensweisen, seiner Adhärenz, den Ausgang des Rennens um Gesundheit oder Krankheit entscheidend. Unter Berücksichtigung des demografischen Faktors, unter Einbeziehung von Umwelt- und individuellen Risikofaktoren wird deutlich, vor welchen enormen Herausforderungen Praxisteams heute stehen – fachlich und organisatorisch.
Prävention ist nicht gleich Unterstützende PAR-Therapie
Prävention ist im allgemeinen Sprachgebrauch positiv besetzt. Wenn wir mit Patienten über Prävention oder Prophylaxe sprechen, sprechen wir jedoch häufig nicht über dasselbe und präzisieren es nicht. „Zahnreinigungen“ werden in Zahnarztpraxen oft unterschiedlich durchgeführt und organisiert. Schaut man genauer hin, stellt man sehr schnell fest, dass Behandlungsdauer, einzelne Behandlungsschritte, verwendete Materialien et cetera von Praxis zu Praxis stark variieren. Doch was braucht der Patient wirklich? Dentalhygienebehandlungen, Professionelle Zahnreinigungen (PZR) oder eine Unterstützende Parodontitis Therapie (UPT)? Schaut man in manchen Terminkalender, so sieht man häufig den ganzen Tag nur mit „PZR-Patienten“ oder „Prophylaxe-Patienten“ belegt – aber stimmt das auch? Keine parodontale Nachsorge in Form einer UPT? Sehr unwahrscheinlich, denn es kann bei der Verteilung der Parodontitis in der Bevölkerung kaum sein, dass einzelne Praxen nur „Prophylaxepatienten“ haben, bei denen nur eine PZR gemacht wird. Stattdessen wird vieles, was mit Zahnreinigung zu tun hat, als „Prophylaxebehandlung“ oder „PZR“ bezeichnet – oft ohne klare Abgrenzung. Das birgt zum einen Probleme bei der Zeitplanung und der Organisation, zum anderen führt es aber auch zu Kommunikationsproblemen mit dem Patienten. Denn befragt ein Patient den in der Bevölkerung so beliebten Dr. Google, so kann man lesen, dass eine „PZR“ bei Parodontitis-Patienten gar nicht hilft beziehungsweise, dass es keine geeigneten Studien zum Nutzen der „PZR“ im Rahmen der Parodontitisbehandlung gibt. Und das stimmt sogar, denn eine „PZR/Prophylaxe“ ist eine Vorsorgebehandlung und soll eine Erkrankung verhindern.
Eine klare Unterscheidung: gesund oder krank?
Entscheidend ist, ob der Patient gesund ist beziehungsweise nur eine reversible Gingivitis hat oder möglicherweise an einer Parodontitis leidet. Diese Unterscheidung beeinflusst die Behandlung maßgeblich. So müssen bei Patienten in der UPT-Phase zunächst eine genaue parodontale Befunderhebung mit sechs Messpunkten stattfinden. Die so identifizierten Resttaschen ab 4 mm und „Blutung auf Sondierung“ oder ab 5 mm ohne Blutung müssen dann auch subgingival instrumentiert werden. Die Dentalhygienesitzung bei gesunden oder Gingivitispatienten beginnt hingegen mit einem PSI (Parodontaler Screening Index) und Mundhygiene Indices und ist auf die supragingivalen/gingivalen Bereiche begrenzt. Dabei ist die „PZR“ stets ein Bestandteil jeder Sitzung, doch der Fokus unterscheidet sich je nach Befund.
Orientierung an Befunden und Risikofaktoren
Sucht man nach Abgrenzungskriterien, ist die einzig sinnvolle Orientierung, die vorhandene Erkrankung beziehungsweise das Erkrankungsrisiko des Patienten.
Auf der Grundlage der erhobenen Befunde, Indices und Anamnese einschließlich aller Risikofaktoren kann der konkrete Behandlungsbedarf geplant werden.
1. Für gesunde beziehungsweise Gingivitis/Karies-Patienten:
Hier führen wir eine Dentalhygienebehandlung inklusive PZR (gerne auch andere Namen finden) in risikoorientierter Recallfrequenz durch. Mit den parodontalen Befunden/Indices oder dem PSI (Parodontaler Screening Index) und der Anamnese beginnt jede Sitzung. Gereinigt werden alle supragingivalen/gingivalen Oberflächen mit anschließender Politur. Hinweise und Empfehlungen zur häuslichen Mundhygiene runden die Sitzung ab (Abb. 2 bis 4).
2. Für Patienten mit unbehandelter Parodontitis:
Hier führen wir eine „parodontale Vorbehandlung“ oder „Initiale Therapie“ durch. Auch bei dieser Patientengruppe sind parodontale Befunde, Indices zu erheben und einschließlich einer korrekten Anamnese zu dokumentieren. Die Reinigung der Zähne (supragingival/gingival) mit anschließender Politur gehört zu den Standardmaßnahmen. Ziel ist die Wiederherstellung der Mundhygiene. Hinweise und Empfehlungen zur veränderten häuslichen Mundhygiene prägen diese Sitzungen. Anschließend beginnt dann das Stufenkonzept der PAR-Therapie.
3. Für Patienten mit behandelter Parodontitis:
Unter der Fragestellung „gesund oder erfolgreich behandelt“ führen wir eine „parodontale Nachsorge“ oder eine „UPT“ oder eine „PPT“ (Präventive Parodontitis-Therapie) durch. Inhaltlich beginnt auch sie mit einer Anamnese, Erhebung parodontaler Befunde/Indices (Sechs-Punkt-Messung CAL, BOP, Plaqueindex) und weiterer relevanter PA-Befunde. Dies sollte im Rahmen der PAR-Behandlung gemäß PAR-Richtlinie zwei Jahre lang erfolgen. Bei dieser Patientengruppe wird allerdings nicht nur supragingival gereinigt, sondern auch alle Taschen mit 4 mm ST (Sondierungstiefe) und BOP (Bleeding on Probing). Dies gilt für alle Taschen ab
5 mm grundsätzlich.
Erfolgsfaktoren und Rahmenbedingungen
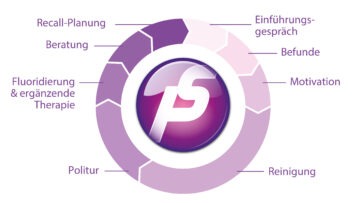
Bei der Optimierung beziehungsweise Implementierung eines schlüssigen Dentalhygiene- und Parodontitis-Konzepts sind leistungsfähige Rahmenbedingungen zu schaffen. Professionelle Dentalhygiene und Parodontaltherapie beinhalten ein in sich schlüssiges Konzept mit einer entsprechend abgestimmten Praxisorganisation und insbesondere gut ausgebildetem Fachpersonal (Abb. 5). Ziel ist es, mit einem professionellen Risikomanagement die Zahn- und Allgemeingesundheit der Patienten zu schützen, wobei der Patient von Beginn an mit einbezogen wird. Er muss den Prozess verstehen und die notwendigen (Behandlungs-)Konsequenzen akzeptieren. Prävention in der Zahnarztpraxis ist kein „wirtschaftlicher Selbstläufer“. Von entscheidender Bedeutung ist es, dass eine Dentalhygienephilosophie entwickelt und vom gesamten Praxisteam akzeptiert und gelebt wird – Dentalhygiene ist Teamarbeit! Professionelle Dentalhygiene benötigt darüber hinaus klare organisatorische Regelungen, Teammeetings und Prozessbeschreibungen, auf deren Grundlage Investitionsentscheidungen, Wirtschaftlichkeitsberechnungen, Personalauswahl et cetera erfolgen müssen. Eine „Prophylaxe light“, die nebenbei durchgeführt wird, hat kaum Chancen, sich zur Kernkompetenz der Praxis zu entwickeln – Potenziale bleiben ungenutzt. Unter dem Stichwort „Reinigen mit Verstand“ werden qualifizierte und motivierte Mitarbeiter:innen, ohne die eine erfolgreiche Implementierung nicht möglich ist, zwingend benötigt. Patienten- und Serviceorientierung sind unabdingbar erforderlich in diesem Umsetzungsprozess.
Professionelle, standardisierte Abläufe der Dentalhygiene
Professionelle und standardisierte Behandlungsabläufe sind Grundlage weiterer individueller Behandlungskonzepte, die auf individuellen Befunden und Risiken des Patienten basieren.
Befundaufnahme, Indices und Risikoermittlung
Nach gründlicher Untersuchung und Anamnese durch den Zahnarzt inklusive Erhebung eines PSIs (Parodontaler Screening Index) zur Ermittlung des parodontalen Behandlungsbedarfs beginnt die Prophylaxefachkraft mit der Dentalhygienesitzung. Die Komplexität der Gingivitis und Parodontitis mit ihren zahlreichen Einflussfaktoren und dem ständigen Gegenspiel von Noxen und Immunantwort macht eine umfassende Bewertung des individuellen Risikos erforderlich. Je nach den ermittelten Befunden erfolgt die Zuordnung des Patienten zu einer von drei Risikogruppen. Die Skalierung der Parameter erfolgt in den Stufen niedriges, mittleres und hohes Risiko.
Daraus ergeben sich die Empfehlungen für individuelle Recallfrequenzen und Therapiemaßnahmen:
- niedriges Risiko: alle sechs Monate
- mittleres Risiko: alle vier bis fünf
Monate
- hohes Risiko: alle drei Monate
Die jährliche erneute Risikoeinstufung bietet die Möglichkeit, den Krankheitsverlauf und den Behandlungserfolg zu visualisieren und mit dem Patient zu besprechen. Ein kontinuierliches Risikomanagement mit konsequenter Durchführung der Sitzungen in risikoorientierten Zeitabständen kann bei vielen Patienten eine Parodontitis verhindern oder die parodontalen Verhältnisse nach der zweijährigen UPT-Phase über längere Zeiträume stabilisieren. Liegt eine Parodontitis vor, bilden klinische Parameter, individuelle Risikofaktoren und die Diagnose nach Einstufung in die Klassifikation der Parodontalerkrankungen dabei die Basis für eine individuelle Risikoeinschätzung des Patienten mit anschließender individueller Therapie- und Behandlungsfestlegung. Die Behandlung findet dann nach dem strukturierten Stufenkonzept der PAR-Richtlinie statt und beinhaltet eine zweijährige UPT-Phase. Danach wird der Patient dann im Rahmen des Dentalhygienekonzepts risikoorientiert ins Recall aufgenommen.
Dokumentation und Qualitätssicherung
In Zusammenarbeit mit der Deutschen Gesellschaft für Parodontologie (DG Paro e. V.), der Deutschen Gesellschaft für Zahn-, Mund- und Kieferheilkunde (DGZMK e. V.) und verschiedenen Universitäten wurde mit der Software ParoStatus.de ein besonders benutzerfreundliches Programm entwickelt, dessen Befunddokumentation und Verlaufsanalyse von der DG PARO e. V. akkreditiert wurde. Mit dem Programm werden die erhobenen Befunde sehr übersichtlich und verständlich dokumentiert und auf einem Befundblatt dargestellt. Die Dokumentation folgt dabei einem wiederkehrenden logischen Ablauf. Dadurch wird kein Parameter unbeabsichtigt vergessen und die Einarbeitung in das Programm auf ein Minimum reduziert. Nach abgeschlossener Befunderhebung steht eine Auswertung zur Verfügung, aus der das individuelle Erkrankungsrisiko, die empfohlene Recallfrequenz sowie Behandlungs- und Therapievorschläge hervorgehen. Abgerundet wird das Programm durch eine Praxis-Prophylaxe-App für die Patienten – in dieser App findet der Patient dann die Empfehlungen der Praxis, ein Schema für die Interdentalreinigung und auch eine Erinnerung an den nächsten Termin – Patientenbindung pur.
Fazit
Ein „gelebtes“ professionelles Dentalhygiene- und Parodontitis-Konzept ermöglicht ein individuell auf den Patienten zugeschnittenes Risikomanagement auf gleichbleibend hohem Standard und ist Grundlage für ein frühzeitiges Erkennen parodontaler Veränderungen. Auf einer solchen Basis können zielgerichtet Behandlungskonzepte umgesetzt werden, die auch dem bereits parodontal erkrankten Patienten den langfristigen Erhalt seiner Zähne und seiner Allgemeingesundheit ermöglichen. Parodontologie und Dentalhygiene werden auch unter dem Aspekt wachsender interdisziplinärer Zusammenhänge einen zunehmend größeren Stellenwert im Rahmen der Zahnmedizin einnehmen. Getragen von einer rasanten demografischen, wissenschaftlichen und technischen Entwicklung zeichnet sich ein Strukturwandel ab, der hohe Anforderungen an die Zahnarztpraxen und deren Personal stellen wird. Flexible und kluge, gut ausgebildete Mitarbeiter:innen sind künftig mehr denn je gefragt. Der Kampf um die besten Köpfe hat bereits begonnen.
Checkliste UPT und PPT (Präventive parodontale Therapie)
• Einführungsgespräch/Anamnese Check und Erwartungen des Patienten
• Desinfizierende Spülung
• Schleimhaut-Check
• Lippen eincremen
• Umfassender PAR-Status mit sechs Messpunkten und allen Parametern laut Richtlinie)
• BOP und API
• Erklären der Befunde und Indices
• Reinigen (laut BEVa ,BEVb, UPTd, UPTg auch subgingival)
• (Handinstrumente/Ultraschall/LPW)
• Zwischenraumreinigung mit ID-Bürstchen oder gegebenenfalls Zahnseide
• Polieren
• Zungenreinigung
• MH-Check – Gewohnheiten
• MH – Demo und Übung
• Fluoridierung
• Zusammenfassung der Beratung: Ausdruck oder Prophylaxe App
• Terminvereinbarung anhand des Risikoprofils
• Untersuchung durch den ZA/ZÄ
Checkliste Dentalhygienebehandlung Gesund/Gingivitispatienten
• Einführungsgespräch/Anamnese Check und Erwartungen des Patienten
• Desinfizierende Spülung
• Schleimhaut-Check
• Lippen eincremen
• erweiterter PSI inklusive BOP und API gegebenenfalls bei Rezessionen PAR Status
• Risikobestimmung
• Erklären der Befunde und Indices
• Reinigen (supragingival und gingival)
• (Handinstrumente/Ultraschall/LPW)
• Zwischenraumreinigung mit ID-Bürstchen oder gegebenenfalls Zahnseide
• Polieren
• Zungenreinigung
• MH-Check – Gewohnheiten
• MH – Demo und Übung
• Fluoridierung
• Zusammenfassung der Beratung: Ausdruck oder Prophylaxe App
• Terminvereinbarung anhand des Risikoprofils
• Untersuchung durch die/den ZÄ/ZA

Sylvia Fresmann, B. Sc. Dental Hygienist
Titelbild: Adobe Stock, kogome
Abb. 1 Risikofaktoren, wie zum Beispiel Rauchen, begünstigen beziehungsweise beschleunigen den negativen Verlauf einer Parodontitis. (Adobe Stock: Hunor-Kristo)
Abb. 2 Die Anfärbung ist ein wichtiger Teilschritt der Sitzung und erlaubt eine gute Verlaufskontrolle.
Abb. 3 Mundhygieneinstruktion nach dem Tell-Show-Do-Konzept
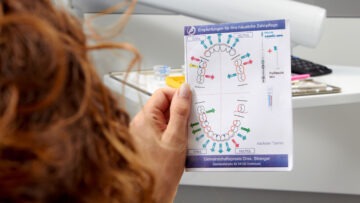
Abb. 4 Ein Ausdruck der empfohlenen Mundhygieneprodukte und ein Schema zur Anwendung der Interdentalbürstchen erleichtern die Umsetzung zu Hause.
Abb. 5 Professionelle Dentalhygiene zeichnet sich unter anderem durch ein schlüssiges Konzept mit strukturierten Abläufen aus.










KEINE KOMMENTARE